Fibromyalgie
Projet collaboratif et formulaire pour poster vos questions et/ou vos commentaires
Ce wiki est un projet collaboratif, auquel chacun peut apporter sa pierre, soit par les questions issues de sa pratique pour lesquelles les réponses sont incertaines ou absentes, soit par les réponses qu'il souhaite lui-même apporter.
Vous devez pour cela vous entrer votre question ou votre commentaire en utilisant notre formulaire en ligne ici...
Qu'est-ce que la fibromyalgie ?
La fibromyalgie (FM) est une entité clinique complexe.
Citée pour la première fois en 1815 pour désigner « la douleur généralisée d'un rhumatisme musculaire », considérée jusqu'à la fin des années 1970 comme trouble fonctionnel et maladie psychosomatique, la FM a été reconnue comme une pathologie par l'Organisation mondiale de la santé (OMS) depuis1992 [1-3].
La FM est classée en tant qu'« autres affections des tissus mous, non classées ailleurs » dans la version no 10 de la Classification internationale des maladies (CIM 10) et en tant que « douleur chronique généralisée » dans la version no 11(CIM 11) en juin 2018.
C'est une affection chronique caractérisée par des douleurs diffuses persistantes et une sensibilité à la pression ayant un effet sur les capacités fonctionnelles en les amoindrissant de façon variable selon les personnes et dans le temps [3].
L'Académie nationale de médecine, faute de données biologiques et de toute donnée anatomo-pathologique susceptible de rendre compte des symptômes observés, d'en garantir l'objectivité et permettant ainsi d'asseoir le diagnostic, recommande d'utiliser le terme de syndrome fibromyalgique et non pas de maladie pour décrire l'ensemble des symptômes la caractérisant [1, 3].
La cause est inconnue. Un dérèglement du système nerveux central est évoqué [4].
Du fait de la grande variabilité des symptômes et du manque de lien avec un problème organique cliniquement identifiable [2] Il s'agit d'un diagnostic d'élimination. Ce syndrome ne peut être retenu qu'après avoir éliminé des pathologies organiques avec lesquelles il peut être confondu ou associé.
Références:
[2]. INSERM. Fibromyalgie. Synthèse et recommandations. Expertise collective. EDP Sciences. 2020.
[3].HAS. Syndrome fibromyalgique de l'adulte. Rapport d'orientation. Juillet 2010.
[4]. Dictionnaire médical de l'Académie nationale de médecine. Version 2024.
Qualité de la preuve : Grade 3.
Mots clés: fibromyalgie [fibromyalgia].
Quelle est la fréquence de la fibromyalgie ?
La prévalence de la FM a été étudiée dans de nombreux pays. Dans la population générale elle est estimée entre 0,5 et 12%, dépendant de la population étudiée, des tests utilisés et de la qualité méthodologique des études [1 ,3].
- Une étude américaine a rapporté des taux de 2,4 % dans la population adulte américaine en population générale féminine, 3 % chez des Américaines d'origine africaine et 2 % chez des femmes caucasiennes [1].
- En population générale canadienne, le taux de prévalence était estimé à 1,1 % (1,0 - 1,2), avec un taux maximum de 4,2 % (3,6 - 4,8) chez les femmes âgées de 55 à 64 ans.
- En Espagne les données de prévalence varient de 2,4 % (1,5–3,2), plus fréquentes chez les femmes (4,2 %) entre 40 et 49 ans [1]. Certaines enquêtes déclaratives de personnes, de méthodologie peu rigoureuse, font état d'une prévalence de 12 % [4].
- En 2008, dans la population générale française, dans une enquête téléphonique selon la méthode des quotas [4], (n = 1 014 ; 52,1 % de femmes ; âge moyen : 44,9 ± 18,2 ans), la prévalence de la FM a été estimée entre 1,4 % (IC95 % : 0,7–2,1) et 2,2 % (1,3–3,1) selon que la fatigue était prise en compte ou non pour le diagnostic. Ces résultats suggèrent que la FM constitue une cause importante de syndrome douloureux diffus en France. Une prévalence de 1,4 % correspond à environ 680 000 patients fibromyalgiques [5].
La FM est largement prédominante chez les femmes (80 % des cas), Elle concerne dans la majorité des cas les femmes entre 30 et 50 ans, mais l'homme, l'enfant et l'adolescent peuvent également être touchés [1-5].
Références :
[1]. HAS. Syndrome fibromyalgique de l'adulte. Rapport d'orientation. Juillet 2010.
[2]. Flynn D. Chronic Pain Syndromes: Fibromyalgia. FP Essent. oct 2023;533:7 15.
[3]. Bair MJ, Krebs EE. Fibromyalgia. Ann Intern Med. 3 mars 2020;172(5):ITC33 48.
Qualité de la preuve : Grade 3.
Mots clés : fibromyalgie ; épidémiologie ; prévalence [fibromyalgia ; epidemiology ; prevalence].
Quels sont les principaux symptômes ?
La fibromyalgie est une entité hétérogène sur le plan clinique avec une grande variabilité du nombre et de l'intensité des symptômes.
Des douleurs chroniques diffuses.
Des douleurs chroniques diffuses spontanées persistantes depuis plus de 3 mois et une allodynie (douleur déclenchée par un stimulus indolore pour la population générale) sont le symptôme le plus fréquent. Ces douleurs affectent principalement les muscles, les tendons et les articulations.
Les critères diagnostic du syndrome fibromyalgique (FSM) de l'American College de Rhumatology (ACR) de 2016 [1,2] reposent sur :
- l'existence de zones douloureuses dans 19 sites prédéfinis permettant de définir un index de douleurs diffuses (IDD) coté de 0 à 19.
- Une échelle de sévérité des symptômes de 0 à 12 correspondant à l'addition de l'intensité (0 à 9) et de 3 symptômes (fatigue, sommeil et troubles cognitifs (cotés chacun de 0 à 3).
- la présence ou non de 3 autres symptômes : maux de tête, douleurs abdominales et dépression.
L'addition de ces éléments définit une échelle de sévérité de la fibromyalgie de 0 à 31. [Révision 2016 des critères diagnostiques de fibromyalgie ACR 2010/2011 (Wolfe et coll., 2016)].
Fatigue chronique.
Le syndrome de fatigue chronique est décrit comme un état d'asthénie datant d'au moins six mois, sans cause, non atténué par le repos et entraînant une baisse de plus de 50% de l'activité quotidienne. Rapportée par 75% des patients dans des études longitudinales sur 5 ans, à la fois physique, cognitive et émotionnelle elle reste difficile à cerner [1].
Troubles du sommeil.
Les troubles du sommeil sont quasi constants rapportés par 62% à 95% des personnes [1,3] décrits comme un sommeil plus court, plus léger et non réparateur quelle que soit sa durée, associée à une somnolence diurne compensatrice.
Troubles cognitifs.
Soixante-quinze pour cent des patients atteints de fibromyalgie rapportent des difficultés de concentration et d'attention, des oublis ou des « trous de mémoire » et un affaiblissement de la clarté mentale [1-4].
Autres troubles.
- Des troubles de l'humeur et de la santé mentale retrouvés chez 60% à 85% des patients : scores d'anxiété et dépression plus élevés en moyenne d'un tiers comparativement à des sujets témoins ou souffrant d'autres pathologies douloureuses chroniques [1, 4].
- Autres troubles somatiques : céphalées, douleurs et / ou ballonnements abdominaux, étourdissements, paresthésies, sensibilité diffuse des tissus mous, état de stress post traumatique [4].
La condition physique est globalement altérée avec un retentissement évident sur les activités quotidiennes [1-4].
Références :
[1]. INSERM. Fibromyalgie. Synthèse et recommandations. Expertise collective. EDP Sciences. 2020.
[4]. Bair MJ, Krebs EE. Fibromyalgia. Ann Intern Med. 3 mars 2020;172(5):ITC33 48.
Qualité de la preuve : Grade 3.
Mots clés : fibromyalgie ; signes et symptômes [fibromyalgia ; signs and symptoms].
Des outils d'aide au diagnostic
Plusieurs questionnaires sont disponibles pour l'aide au diagnostic du syndrome fibromyalgique, de complexité et performances variables.
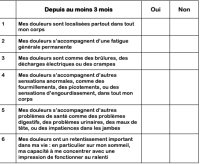
L'autoquestionnaire, FiRST (Fibromyalgia Rapid Screening Tool) validé en Français a été développé pour la détection d'un syndrome fibromyalgique chez les patients souffrant de douleurs chroniques diffuses [1] .
Six questions explorent l'existence de douleurs diffuses, leur qualité (brûlure, piqure), des sensations non douloureuses anormales, la fatigue, les troubles du sommeil et troubles cognitifs, avec une sensibilité et spécificité respectivement de 90,5 % et 85,7 %.
Ce questionnaire auto-administré, simple et rapide, a une excellente valeur discriminante pour la détection de la fibromyalgie [1, 2].
Références :
[2]. INSERM. Fibromyalgie. Synthèse et recommandations. Expertise collective. EDP Sciences. 2020.
Qualité de la preuve : Grade 3.
Mots clés : fibromyalgie ; diagnostic ; questionnaire [fibromyalgia ; diagnosis ; questionnaires].
Quelles sont les pathologies le plus fréquemment associées à la fibromyalgie ?
La FM coexiste souvent avec d'autres affections chroniques et douloureuses généralement classées comme des syndromes somatiques fonctionnels [1].
Pathologies rhumatismales
La FM est signalée comme étant concomitante à diverses maladies rhumatismales [2].
Dans une cohorte de 6 000 patients d'une base de données nord-américaine la FM a été retrouvée chez 21%, 37% et 17% des patients atteints respectivement d'arthrite rhumatoïde, lupus érythémateux systémique et ostéoarthrite [2].
Dans une étude de cohorte observationnelle canadienne [3] l'incidence cumulée de la FM était de 6,77 /100 personnes/ années (P/A) (IC 95% : 5,19-8,64) pour les 12 premiers mois suivant le diagnostic de polyarthrite inflammatoire et diminuait à 3,58 / 100 P/A (1,86-6,17) entre 12 et 24 mois après le diagnostic.
Dans plusieurs études la FM a été retrouvée dans 24 à 30% des cas de sclérodermie, 14,6% des syndromes de Gougerot-Sjögren, 12 à 20% des spondylarthrites ankylosantes et 10 à 14 % des arthrites psoriasiques [2].
Troubles mentaux
Dans une méta-analyse de 11 études [4] chez les patients fibromyalgiques la prévalence ponctuelle (PP) et sur la vie entière (LP) de syndromes dépressifs majeurs, sur la base d'entretiens cliniques structurés, était estimée respectivement à 25% (19-31%) et 65% (59-71 %). Sur la base d'échelles de dépistage auto-administrées la PP était de 45 % (32-59 %) mais avec une forte incohérence [2].
Troubles neurologiques
L'incidence et la prévalence de la FM sont plus élevées que dans la population générale pour la sclérose en plaques, le syndrome post poliomyélitique, les douleurs neuropathiques et la maladie de Parkinson, mais aucune étude n'a évalué l'évolution de ces maladies en lien avec ces associations [2].
Autres pathologies
La FM coexiste aussi fréquemment avec d'autres pathologies chroniques qui peuvent avoir des mécanismes centraux similaires : douleurs musculo-squelettiques non inflammatoires (10 % / 238 personnes avec ostéoarthrites), douleurs ostéoarticulaires, douleurs dorsales (25% / 655 personnes avec lombalgies chroniques), syndrome du côlon irritable, migraines ou céphalées de tension, troubles temporo-mandibulaires, encéphalomyélite myalgique ou syndrome de fatigue chronique, cystite interstitielle, douleurs pelviennes chroniques [2].
Lorsqu'elle n'est pas reconnue, la FM comorbide peut être confondue avec un mauvais contrôle de la maladie primaire et être négligée, ce qui conduit à des décisions de traitement incorrectes et peut contribuer au fardeau de la maladie [2].
Références:
[1].Bair MJ, Krebs EE. Fibromyalgia. Ann Intern Med. 3 mars 2020;172(5):ITC33 48.
Qualité de la preuve : Grade 3.
Mots clés : fibromyalgie ; comorbidité [fibromyalgia ; comorbidity].
Quel est l'impact de la fibromyalgie sur la qualité de vie et les activités sociales ?
Le syndrome fibromyalgique, s'il n'altère pas l'espérance de vie, a un impact majeur à la fois sur la qualité de vie, mais aussi sur les activités sociales et professionnelles des personnes atteintes, le taux d'incapacité pouvant dans certaines études atteindre 50 % [1-4].
Il semble que des traits de personnalité spécifiques, comme le sentiment d'isolement social, le catastrophisme ou les difficultés d'ajustement du comportement face aux évènements douloureux, des antécédents de traumatismes psychologiques ou physiques (accidents, deuil, violences, chirurgie…) favorisent la survenue de la FM [2].
Qualité de vie
Dans une étude transversale à la consultation d'un service de rhumatologie, sur 110 patients (93 femmes, 17 hommes , âge moyen 52 ± 12,6 ans) répondant à un auto-questionnaire de mesure de l'impact de la fibromyalgie (FIQ) 87,2 % avaient un index de qualité de vie altérée ≤ 50 contre 12,7 % un index > 50 [4].
La douleur omniprésente, la fatigue chronique, les troubles du sommeil, les troubles cognitifs, et les symptômes dépressifs sont responsables d'une altération de la qualité de vie des patients fibromyalgiques comparativement à celle de la population générale et peuvent engendrer ou renforcer des inégalités sociales : marginalisation, comorbidités, limitations des relations familiales et sociales et perte d'autonomie faiblement compensée par les aides sociales [2,3].
De nombreux facteurs ont été explorés mais sans qu'aucun lien n'ait pu être formellement démontré [2].
Activités professionnelles
Les troubles caractéristiques de la fibromyalgie (douleurs, fatigue, troubles cognitifs) peuvent être responsables d'incapacité, et même d'invalidité, pour des activités professionnelles impliquant des efforts musculaires répétés, en l'absence de possibilité de modulation des efforts, des gestes et du temps de travail [2].
Le taux d'emploi varie entre 34 et 77 % selon les pays. Quelques études (aucune en France) rapportent des taux d'invalidité variant de 19 à 45 % et des pourcentages de personnes non employées à cause de la fibromyalgie allant de 34 à 50 % [2].
Dans une étude transversale incluant 44 patients ayant un diagnostic de syndrome fibromyalgique selon les critères ACR 2016 (39 femmes et 5 hommes, moyenne d'âge 56,20 ± 11,37 ans, 31 femmes au foyer et 13 hommes continuant à travailler) la moyenne de la perte de productivité au travail était de 50,03 ± 15,79 et la moyenne de la déficience générale de l'activité était de 53,41 ± 21,12. L'impact fonctionnel de la FM était majeur chez 27,3 %.
Si travailler est recommandé, demeurer en emploi semble rester « une lutte permanente » pour nombre de personnes souffrant d'un syndrome fibromyalgique [2].
Qualité de la preuve : Grade 3.
Références:
[1].Bouhassira D. Fibromyalgie, une douleur chronique et diffuse, enfin reconnue. INSERM. Dossier 29/10/2021. [2].Fibromyalgie. Synthèse et recommandations. Expertise collective. EDP Sciences. 2020.
Mots clés : fibromyalgie ; évolution de la maladie ; qualité de vie ; incapacité professionnelle [fibromyalgia ; disease progression ; quality of life ; professional impairment].
Quelle approche non pharmacologique du traitement de la fibromyalgie ?
La prise en charge de la fibromyalgie doit se concentrer sur le maintien ou l'amélioration des capacités fonctionnelles et de la qualité de vie [1].
Les recommandations internationales ont constaté un effet relativement modeste de nombreux traitements et souligne l'intérêt en première intention d'une éducation thérapeutique du patient (ETP) [2].
Les approches les plus étudiées et ayant démontré le plus d'efficacité sont l'éducation, l'exercice physique et la thérapie cognitivo-comportementale (TCC) [3].
L'information
L'information doit porter sur :
- Un discours rassurant sur le fait que la maladie est bien réelle et bénigne [2,3];
- Le lien entre les différents neurotransmetteurs impliqués dans la douleur, la fatigue, le sommeil et l'humeur pour faciliter la compréhension envers d'éventuels choix pharmacologiques ultérieurs ;
- Des stratégies d'hygiène du sommeil ;
- Les bienfaits des techniques de gestion du stress, incluant la respiration diaphragmatique, les techniques de relaxation et/ou de méditation ;
- Le rôle de l'exercice et son importance.
L'activité physique
Une activité physique adaptée représente la base du traitement de la fibromyalgie pour permettre l'acquisition et le maintien d'exercices physiques spécifiques et non spécifiques [2,3]. Elle doit associer 3 types d'exercices :
- Une activité aérobique : activité continue qui utilise tous les principaux groupes musculaires ; essentiellement la marche, la natation, le vélo ;
- Un renforcement musculaire pour améliorer les postures, prévenir les douleurs de la vie quotidienne et les blessures ;
- Des étirements musculaires pour améliorer la souplesse musculaire et articulaire, la mobilité, la stabilité et l'équilibre, réduire les tensions et le stress.
Le niveau de preuve d'efficacité des exercices en résistance est modérément élevé car ce type d'exercices requiert un entraînement plus personnalisé.
Des thérapies comme le Yoga, le Tai-chi ou le Qi Gong peuvent s'avérer intéressantes pour les patients qui ont une adhésion faible aux programmes d'exercices plus classiques.
Le recours à la balnéothérapie, la cryothérapie, l'électrothérapie nécessite des études complémentaires pour évaluer leur impact [2].
La prescription et supervision par un professionnel de santé est nécessaire pour un effet optimal, en encourageant les patients à exercer une activité qu'ils aiment, facile à pratiquer et dans les limites de leur budget afin d'en optimiser l'adhérence [2].
Les psychothérapies et thérapies cognitivo-comportementales
Les psychothérapies n'ont pas pour objectif direct une diminution de l'intensité douloureuse ou des autres symptômes somatiques mais principalement l'adoption par le patient de stratégies d'acceptation et d'appropriation de la fibromyalgie au quotidien. Les objectifs principaux sont d'améliorer le bien-être (psychologique, physique et fonctionnel) et la qualité de vie, de promouvoir l'estime de soi et le sentiment d'auto-efficacité, d'encourager la mobilisation de stratégies d'ajustement adaptatives variées et de diminuer le stress.
Malgré une hétérogénéité importante des études sur les contenus des TCC et des interventions concernant l'hypnose, l'EMDR, ou la méditation en pleine conscience, les TTC au sens large améliorent la symptomatologie et la qualité de vie des patients les bienfaits étant plus marqués pour les interventions les plus longues [2].
L'acupuncture
Une revue systématique et méta-analyse qui a inclut 12 essais contrôlés randomisés [4] a comparé l'acupuncture réelle versus l'acupuncture fictive chez des patients atteints de fibromyalgie. La taille de l'échantillon variait de 20 à 164 participants.
L'acupuncture réelle était significativement plus efficace à long terme que l'acupuncture fictive pour soulager la douleur (-1,04 ; IC 95% -1,70 à - 0,38) et pour l'amélioration de la qualité de vie (-1,58 ; -2,72 à -0,44).
Le Tai-chi
Un essai randomisé incluant 226 adultes (92 % de femmes ; âge moyen 52 ans) souffrant de fibromyalgie [5] a comparé les effets du Tai-chi (151 patients ; une ou deux séances d'une heure par semaine durant 12 ou 24 semaines) et du fitness (75 patients ; des séances de même durée 2 fois par semaine durant 24 semaines).
Leurs douleurs duraient depuis 9 ans en moyenne. Le FIQR Questionnaire Révisé d'Impact de la Fibromyalgie, qui permet d'évaluer la sévérité des symptômes, leur retentissement sur les capacités fonctionnelles, la vie quotidienne des patients, leur bien-être et leur capacité de travail a été amélioré dans tous les groupes d'intervention à 24 semaines, avec une différence entre les deux types d'intervention en faveur du tai-chi de 5,5 points sur une échelle de 0 à 100 (0,6-10,4).
D'autres paramètres sont également améliorés comme l'évaluation globale du patient, le niveau d'anxiété, le sentiment d'auto-efficacité ou la capacité d'adaptation.
D'autres pratiques comme la stimulation transcrânienne à courant continu la neurostimulation transcutanée, la phytothérapie, l'hypnose ou l'homéopathie n'ont pas montré d'efficacité supérieure au placebo.
La combinaison de ces différentes approches est plus efficace qu'une seule considérée isolément [3]. Un programme interdisciplinaire, d'approche cognitivo-comportementale, d'exercices et d'éducation, sur plusieurs semaines, soit environ 10 semaines est souhaitable. Toutefois, en l'absence de ce type d'intervention, des bénéfices considérables ont également été observés avec des programmes de courte durée (2 jours).
Références :
[2]. INSERM. Fibromyalgie. Synthèse et recommandations. Expertise collective. EDP Sciences. 2020.
Qualité de la preuve : Grade 3.
Mots clés : fibromyalgie ; traitement [fibromyalgia ;treatment].
Quelles options pharmacologiques ?
Après l'initiation des traitements non pharmacologiques, plusieurs classes de médicaments peuvent être essayées pour soulager les symptômes de la fibromyalgie.
Les antidépresseurs tricycliques
Ils sont utilisés depuis des années comme traitement initial de la FM, en particulier l'amitriptyline.
Dans une revue de 10 essais contrôlés randomisés (615 participants) de qualité méthodologique modérée à élevée [1], l'amitriptyline à la dose de 25 mg/jour (6 essais) s'est avérée efficace par rapport au placebo dans les domaines de la douleur, du sommeil, de la fatigue et de l'impression globale du patient et de l'investigateur. Ce bénéfice a été généralement observé après 6 à 8 semaines de traitement, mais aucun effet n'a été noté après 12 semaines.
Une dose de 50 mg/jour (4 essais) n'a pas démontré d'effet thérapeutique supérieur. Aucune des deux doses n'a eu d'effet sur le nombre de points sensibles.
Les effets indésirables potentiels peuvent être minimisés en commençant par de faibles doses le soir et en augmentant progressivement [2].
Les antipsychotiques
Dans une revue Cochrane de 3 études (206 participants) [3] comparativement au placebo la quétiapine, antipsychotique de 2e génération, s'est avérée statistiquement supérieure au placebo pour réduire les troubles du sommeil (différence moyenne standardisée (DMS) -0,67; IC à 95 % -1,10 à -0,23), la dépression (-0,39 ; -0,74 à -0,04) et l'anxiété (-0,40 ; -0,69 à -0,11) (preuves de très faible qualité).
Un plus grand nombre de participants ont signalé une réduction de la douleur ≥ 30 % (nombre de sujets à traiter pour un bénéfice NNT = 8 ; 5 – 100 ; preuves de très faible qualité). Elle n'était statistiquement pas plus efficace pour une réduction de la douleur > 50%.
Il n'y avait pas de différence significative en ce qui concerne les évènement indésirables excepté une prise de poids substantielle (nombre de sujets à traiter pour un effet néfaste NNN = 12 ; 6 – 50; preuves de très faible qualité).
Dans une étude sur 90 participants [3] il n'y avait pas de différence significative entre la quétiapine (50 à 300 mg/jour et l'amitriptyline (10 à 75 mg/ jour).
Les anticonvulsivants
La prégabaline dans une revue Cochrane de 5 études [4], incluant 1874 participants) la prégabaline à la dose 450 mg/jour, versus placebo, a augmenté le nombre de participants ressentant un bénéfice substantiel, avec au moins 50 % de réduction de l'intensité de la douleur après 12 ou 13 semaines de traitement stable (RR 1,8 ; 1,4-2,1) (preuves de haute qualité). Un effet similaire a été constaté sur l'impression globale de changement perçue par le patient (PGIC) (preuves de haute qualité).
Dans une petite étude, sur 177 participants il n'y avait pas de différence d'effet entre une prise unique et deux prises quotidiennes [4].
Mais la prégabaline ne soulage la douleur que chez une minorité de personnes, environ 10 % comparativement au placebo [4].
Les effets indésirables étaient plus fréquents avec la prégabaline qu'avec le placebo (10 %) : étourdissements, somnolence, prise de poids, œdèmes périphériques (NNN = 3,7, 7,4 ,18 et 19 respectivement en fonction de la dose 150, 300, 450 ou 600 mg) [4] .
Les antidépresseurs
La duloxetine. Dans le cadre d'une revue Cochrane [5] sur la place de la duloxétine dans la prise en charge des douleurs chroniques , 8 essais (n=2 249) ont concerné la fibromyalgie.
La duloxétine (60 mg/jour) à court terme (jusqu'à 12 semaines) et à long terme (jusqu'à 28 semaines), était plus efficace que le placebo pour réduire la douleur à 12 semaines (RR ≥50% : 1,57 [1,20-2,06]; NNT 8 [4-21]) et à 28 semaines (RR 1,58 [1,10-2,27]).
Aucun effet significatif n'était retrouvé à 20-30 mg/jour et aucune différence entre 60 et 120 mg/jour.
Par contre les effets indésirables étaient majorés pour cette dose.
La mirtazapine. Dans une revue Cochrane sur 3 études (606 participants) [6] comparativement au placebo, la mirtazapine sur une période de 7 à 13 semaines montrait une réduction de l'intensité moyenne de la douleur de 30 % ou plus et des troubles du sommeil mais ne montrait pas d'effet bénéfique sur un soulagement de la douleur ≥ 50 % ni sur le PGIC, la réduction de la fatigue ou les humeurs négatives.
Comparativement au placebo les effets bénéfiques potentiels sont contrebalancés par les effets indésirables : une somnolence (42 % vs 14 % ; RR 0,24 [0,18 – 0,30] ; NNN 5 [3 – 6]), une prise de poids (19% vs 1% ; RR 0,17 [0,11 – 0,23] ; NNN 6 [5 – 10]) et une élévation des ALAT (13 % vs 2 % ; RR 0,13 [0,04 – 0,22] ; NNN 8 [5 – 25], sur 2 études (566 participants), preuves de très faible qualité.
Dans une méta analyse de 21 essais cliniques comparant huit traitements différents actifs [7] les résultats suggèrent une amélioration relative de 30 % de la douleur comparativement au placebo chez les patients souffrant de fibromyalgie mais avec un risque accru d'arrêt du fait des effets indésirables et sans différence statistiquement significative entre les traitements.
Références :
[2]. Bair MJ, Krebs EE. Fibromyalgia. Ann Intern Med. 3 mars 2020;172(5):ITC33 48.
Qualité de la preuve : Grade 3.
Mots clés : fibromyalgie ; traitement pharmacologique [fibromyalgia ; drugtherapy].